Los resultados de una investigación señalan que la insulina podría prevenir y proteger de los efectos tóxicos de los metabolitos del alcohol y de los ácidos grasos.
Un estudio dirigido por Jason Bruce de la Facultad de Ciencias de la Vida de la Universidad de Manchester (Reino Unido), muestra que la insulina, que normalmente produce la liberación de las células beta del páncreas, prevendría de los efectos tóxicos de los metabolitos del alcohol y de los ácidos grasos.
Bruce y su equipo explican que la diabetes produce un empeoramiento de la pancreatitis, además de suponer un alto riesgo de desarrollo de esta patología y de un fallo multiorgánico. Sin embargo, se ha demostrado que la incidencia de la pancreatitis se reduce en los pacientes con diabetes que reciben insulina. Esta investigación sugiere, por lo tanto, que la insulina podría resultar un elemento clave a la hora de proteger contra la pancreatitis, aunque no está claro aún cómo funciona esta protección. Los investigadores se decantaron por la insulina porque había sido utilizado con éxito en el tratamiento para la pancreatitis en pacientes obesos para reducir los ácidos grasos en la sangre.
El papel protector de la insulina
Este es el primer estudio que sienta las primeras bases sobre que la insulina puede prevenir y proteger contra células acinares, que es donde la pancreatitis aguda se inicia. «La insulina trabaja para restaurar los niveles de energía de las células acinares de la pancreatitis, que alimenta las bombas de calcio de la membrana de estas células. Esas bombas de calcio ayudan a restablecer el calcio celular y prevenir una muerte celular catastrófica y la autodigestión del páncreas», ha explicado Bruce.
Los resultados de este estudio sugieren que la combinación de este nu
 ¿Es beneficiosa la profilaxis antibiótica en la pancreatitis aguda? Fuente: Medwave 2015;15(3). Autores: Rada G, José Peña J. Existe controversia sobre los efectos del uso de antibióticos profilácticos en pacientes con pancreatitis aguda. Mediante técnicas de análisis de la información los autores han podido afirmar que el uso de antibióticos profilácticos podría disminuir la mortalidad y el tiempo de hospitalización en pacientes con pancreatitis aguda, pero la certeza de la evidencia es baja.
¿Es beneficiosa la profilaxis antibiótica en la pancreatitis aguda? Fuente: Medwave 2015;15(3). Autores: Rada G, José Peña J. Existe controversia sobre los efectos del uso de antibióticos profilácticos en pacientes con pancreatitis aguda. Mediante técnicas de análisis de la información los autores han podido afirmar que el uso de antibióticos profilácticos podría disminuir la mortalidad y el tiempo de hospitalización en pacientes con pancreatitis aguda, pero la certeza de la evidencia es baja. ![]()
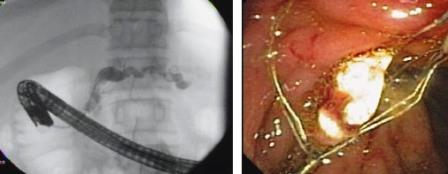 La Pancreatitis Aguda se define como la reacción inflamatoria aguda del páncreas, que asienta sobre una glándula anteriormente sana y provoca su auto digestión, Su incidencia oscila entre la cuarta y sexta década de la vida, y su mortalidad entre un 30-50%. La evolución de la enfermedad depende de la extensión de la necrosis pancreática y extrapancreática, del estado físico del enfermo, y del tratamiento intensivo y precoz, cursa con complicaciones locales y sistémicas que condicionan marcada morbimortalidad, existiendo controversia en puntos importantes del manejo médico y quirúrgico. Todas estas consideraciones se pueden encontrar en el trabajo de revisión sobre
La Pancreatitis Aguda se define como la reacción inflamatoria aguda del páncreas, que asienta sobre una glándula anteriormente sana y provoca su auto digestión, Su incidencia oscila entre la cuarta y sexta década de la vida, y su mortalidad entre un 30-50%. La evolución de la enfermedad depende de la extensión de la necrosis pancreática y extrapancreática, del estado físico del enfermo, y del tratamiento intensivo y precoz, cursa con complicaciones locales y sistémicas que condicionan marcada morbimortalidad, existiendo controversia en puntos importantes del manejo médico y quirúrgico. Todas estas consideraciones se pueden encontrar en el trabajo de revisión sobre 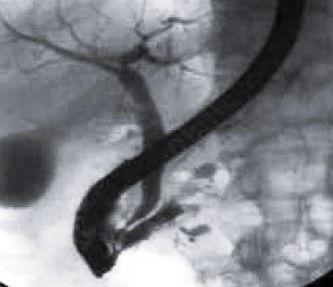
 En los pacientes con pancreatitis aguda necrotizante la infección es una complicación tardía, que se produce en aproximadamente un cuarto de los pacientes con esta condición. Esto tiene implicaciones prácticas para el tipo, tiempo y duración de las estrategias preventivas utilizadas en estos pacientes, así como para la clasificación de la gravedad en pacientes con pancreatitis aguda. Dado que los principales factores determinantes de gravedad son complicaciones sistémicas y locales y que pueden ocurrir precoces y tardías en el curso de dicha enfermedad, la clasificación de gravedad debería basarse en su presencia o ausencia en lugar de medir cuándo se producen. Estos elementos se discuten en el artículo
En los pacientes con pancreatitis aguda necrotizante la infección es una complicación tardía, que se produce en aproximadamente un cuarto de los pacientes con esta condición. Esto tiene implicaciones prácticas para el tipo, tiempo y duración de las estrategias preventivas utilizadas en estos pacientes, así como para la clasificación de la gravedad en pacientes con pancreatitis aguda. Dado que los principales factores determinantes de gravedad son complicaciones sistémicas y locales y que pueden ocurrir precoces y tardías en el curso de dicha enfermedad, la clasificación de gravedad debería basarse en su presencia o ausencia en lugar de medir cuándo se producen. Estos elementos se discuten en el artículo 










Los lectores comentan