El 19 de mayo se celebra el día mundial de esta dolencia, que engloba la enfermedad de Crohn y la colitis ulcerosa, y cuya incidencia no ha dejado de crecer en las últimas décadas.
El perfil del paciente con enfermedad inflamatoria intestinal (EII) es hoy por hoy un adulto joven o adolescente que sufre una enfermedad crónica sin cura en la actualidad. Por ello, ante la realidad de estos pacientes que van a vivir desde muy temprano y para el resto de su vida con una enfermedad crónica, y con motivo la celebración el próximo 19 de mayo del Día Mundial de la Enfermedad Inflamatoria Intestinal, el Grupo Español de Trabajo en Enfermedad de Crohn y Colitis Ulcerosa (GETECCU) y la Confederación de Asociaciones de Enfermos de Crohn y de Colitis Ulcerosa de España (ACCU España), han hecho un llamamiento a trabajar conjuntamente para mejorar la calidad de vida de los pacientes mediante una atención de calidad y el control absoluto y continuo de la enfermedad.
El presidente de GETECCU y jefe de la Unidad de Enfermedad Inflamatoria Intestinal del Hospital Germans Trias i Pujol de Badalona, Dr. Eugeni Domènech, ha explicado en Barcelona que, “para que los pacientes puedan llevar una vida social, laboral y educacional normal, debemos intentar avanzar en aspectos como conseguir una atención de calidad y uniforme en todo el país, facilitar la educación del paciente en su enfermedad e implementar y mejorar sistemas de telemedicina que favorezcan el autocontrol del paciente reduciendo las visitas a los centros hospitalarios, entre otras medidas”.
Desde GETECCU se reconoce que se ha avanzado mucho en el abordaje y tratamiento de esta enfermedad, especialmente en el conocimiento de mecanismos implicados en el proceso inflamatorio del intestino y en el desarrollo de nuevos tratamientos. Ahora el objetivo de los médicos es alcanzar el control continuo de la enfermedad, tanto en relación con los síntomas como con la inflamación. “No podemos curarla pero la podemos controlar absolutamente. De hecho, en una proporción elevada de pacientes podemos llegar a este control de la enfermedad ya en los primeros meses tras el diagnóstico”. Porque además, a juicio del Dr. Domènech, “no debemos pretender que el paciente ‘se acostumbre’ a tener síntomas sino que debemos resolverlos”.
A este respecto, el presidente de ACCU España, Ildefonso Pérez, ha comentado que “nosotros, como pacientes, queremos que los síntomas remitan en la mayor medida de lo posible, no solo cuando tienes brotes sino cuando entran en remisión. Por ejemplo, desarrollamos mucha tolerancia en el tema de ir al baño. Cuando el médico nos pregunta, respondemos que seis o siete veces al día, algo que es normal para una persona con la enfermedad”.
En este sentido, añade que para lograrlo es muy importante la atención al paciente. “Para nosotros es sustancial la existencia de Unidades de Enfermedad Inflamatoria Intestinal, porque cuanto antes sea tratado el paciente por un especialista que conoce la enfermedad y con los últimos medicamentos, mucho mejor va a ser su evolución y se van a evitar muchas complicaciones en el futuro. Porque es una carrera de largo recorrido”. Y en este recorrido, “desde ACCU España estimamos imprescindible la participación activa de los pacientes en las decisiones que nos afectan directamente y más cuando se trata de una enfermedad oculta como esta”.
Una inflamación cada vez en edades más tempranas
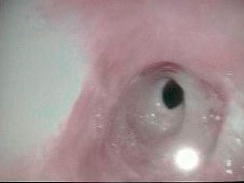
La EEI se caracteriza principalmente por la inflamación crónica del aparato digestivo. La colitis ulcerosa afecta preferentemente a la mucosa del colon mientras que la enfermedad de Crohn puede afectar a cualquier parte del tubo digestivo, desde la boca hasta el ano. Los síntomas principales son dolor abdominal, diarrea, fiebre, urgencia defecacional, malestar general y pérdida de peso, entre otros.
A día de hoy se desconoce la causa que provoca dicha enfermedad. Lo que sí está claro es que la tendencia en el aumento del número de afectados se asocia a los países desarrollados. Al igual que ocurre con otras patologías alérgicas y autoinmunes, su incidencia no ha dejado de crecer en las tres últimas décadas. Actualmente, la enfermedad de Crohn registra cada año 7 nuevos casos por cada 100.000 habitantes alcanzando los 12 nuevos casos cuando hablamos de colitis ulcerosa.
Si se comparan las tasas de incidencia por zonas, se hallan diferencias entre la mitad norte del país en comparación con las del sur. Así, según estudios epidemiológicos, mientras la incidencia en Cataluña de la Enfermedad Inflamatoria Intestinal es de 15 casos por cada 100.000 habitantes en Andalucía es de 10,8 por cada 100.0002. Unos datos que se cumplen también en menores, donde la mayor incidencia en todo el país se da en Asturias (7,36/100.000), Navarra (5,36/100.000) y Cataluña (4,08/100.000).
Tal como ha señalado el Dr. Domènech, “este gradiente norte-sur existente en el número de afectados es un fenómeno común en estas enfermedades”, dándose en más países de nuestro entorno. Al igual que el aumento de pacientes en edad infantil también es un fenómeno generalizado. De acuerdo a datos estadísticos, la edad media de diagnóstico ronda los 29,5 años y, en el caso de España, casi el 25% de los afectados ya son menores de edad, apareciendo en ellos la enfermedad coincidiendo con el paso a la adolescencia.
Actividades organizadas en el contexto del Día Mundial
Con motivo del Día de la Enfermedad Inflamatoria Intestinal, en España se han coordinado distintas actividades entre GETECCU y las asociaciones de pacientes de distintas comunidades. “Un ejemplo, es el acto que se va a organizar conjuntamente en Cataluña este próximo domingo por la presentación de la campaña “No puc esperar/No puedo esperar” en Sabadell, junto con un acto lúdico en la calle para divulgar la enfermedad inflamatoria intestinal”, explica el Dr. Domènech.
También en la víspera del Día Mundial, la asociación de pacientes de Asturias organiza una marcha el próximo domingo, que comenzará a las 11 horas de la mañana en la Feria de Muestras de Gijón y terminará en la Universidad Laboral.
Hoy mismo, en Granada, la asociación de pacientes ha instalado puestos informativos en el Hospital Universitario Virgen de las Nieves y en el Universitario San Cecilio de Granada. Y el próximo día 29, en Cantabria se celebrará una conferencia centrada en la Enfermedad Inflamatoria Intestinal en niños en el Centro de Acción Social y Cultural.
Tomado de: Diario Médico.
 La Sociedad Cubana de Gastroenterología informa sobre las becas que ofrece, para este año 2014, la Asociación Interamericana de Gastroenterología (AIGE). El Becario recibirá instrucción de la más alta calidad en Gastroenterología y/o Endoscopia Digestiva, durante cuatro meses en uno de los siete “WGO Gastrointestinal Training Center” existentes en América. Para ser seleccionado, el aspirante deberá cumplir ciertos requisitos, así como enviar un formulario de Solicitud de Beca AIGE antes del 31 de Mayo del 2014. Debe contar con el aval de la Sociedad Cubana, por lo que los interesados se pondrán en contacto con los integrantes de su Junta Directiva.
La Sociedad Cubana de Gastroenterología informa sobre las becas que ofrece, para este año 2014, la Asociación Interamericana de Gastroenterología (AIGE). El Becario recibirá instrucción de la más alta calidad en Gastroenterología y/o Endoscopia Digestiva, durante cuatro meses en uno de los siete “WGO Gastrointestinal Training Center” existentes en América. Para ser seleccionado, el aspirante deberá cumplir ciertos requisitos, así como enviar un formulario de Solicitud de Beca AIGE antes del 31 de Mayo del 2014. Debe contar con el aval de la Sociedad Cubana, por lo que los interesados se pondrán en contacto con los integrantes de su Junta Directiva.![]()
 La prestigiosa revista New England Journal of Medicine, acaba de publicar los resultados de dos ensayos en los cuales se han utilizado esquemas de tratamiento libres de interferón en pacientes con infección por el virus de la hepatitis C. Los mismos se acompañan de un editorial donde se discuten los resultados de los mismos, que muestran una superioridad con los esquemas previos:
La prestigiosa revista New England Journal of Medicine, acaba de publicar los resultados de dos ensayos en los cuales se han utilizado esquemas de tratamiento libres de interferón en pacientes con infección por el virus de la hepatitis C. Los mismos se acompañan de un editorial donde se discuten los resultados de los mismos, que muestran una superioridad con los esquemas previos: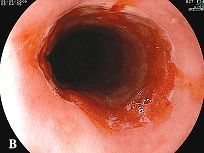









Los lectores comentan