Un estudio del Mount Sinaí en colaboración con el IDIBAPS-Hospital Clínic muestran en un modelo animal cómo el oncogén UHRF1 es capaz de generar el carcinoma hepatocelular con datos genéticos humanos.
Un estudio internacional liderado por el grupo de cáncer hepático Hospital Mount Sinai de Nueva York, en colaboración del Institut d’Investigacions Biomèdiques August Pi i Sunyer (Idibaps) – Hospital Clínic de Barcelona, ha identificado vez el oncogen UHRF1 causante del carcinoma hepatocelular, un tipo de cáncer de hígado que constituye alrededor del 80% de los tumores hepáticos malignos.
La investigación, publicada en Cancer Cell, ha identificado un oncogen –la proteína responsable de transformar una célula normal en una célula maligna– en un modelo animal de pez cebra capaz de generar el carcinoma hepatocelular con datos de genes humanos, ha informado el Clínic en un comunicado.
El profesor Icrea del Grupo de Oncología Hepática del Idibaps y director del Programa de Cáncer de hígado del Mount Sinai, Josep M.Llovet, es coautor de este trabajo, en el que también participan investigadores del Hospital Brigham and Women’s de la Universidad de Harvard y de la escuela de medicina del King’s College de Londres.
La identificación de esta proteína en un cáncer con mal pronóstico supone un «importante cambio de paradigma» en el abordaje futuro de la enfermedad, y el siguiente paso será desarrollar fármacos que apunten hacia este oncogen para restablecer el epigenoma y evitar los mecanismos que desencadenan el cáncer.
El 75% de los peces que ha analizado este estudio en los que se sobreexpresó la proteína desarrollaron tumores en 20 días la primera vez, y los científicos encontraron una sobreexpresión del oncogén en el 50% de los enfermos a los que se asoció un peor pronóstico, lo que demuestra que la sobreexpresión de la proteína UHRF1 es una condición suficiente para causar cáncer.
Esta es la primera vez que se demuestra que la sobreexpresión de la proteína UHRF1 es una condición suficiente para causar cáncer, por lo que resulta de gran interés como regulador central del epigenoma del cáncer, con capacidad de incidir en el ADN y promover la proliferación de la célula cancerígena.
El carcinoma hepatocelular se diagnostica en fases avanzadas en el 40% de los casos en Occidente y en más del 70% en Asia, y la única terapia eficaz en estos estadios es un inhibidor multiquinasa que consigue una mediana de supervivencia de un año, mientras que otros seis fármacos ensayados en fase 3 durante los últimos cinco años han dado resultados negativos.
Este tipo de carcinoma es la quinta causa de cáncer en el mundo –750.000 nuevos casos al año– y la segunda causa de muerte por cáncer tras el cáncer de pulmón; actualmente hay unos 4.000 casos en España y 800 en Catalunya y, pese a las mejoras, presenta una mortalidad muy elevada.
Fuente: Jano Online
 Una revisión centrada en el hepatocarcinoma, el más frecuente de los tumores hepáticos epiteliales malignos, algunas de sus variantes y sus lesiones precursoras. También en el controvertido papel de la biopsia hepática para su diagnóstico. Ver más…
Una revisión centrada en el hepatocarcinoma, el más frecuente de los tumores hepáticos epiteliales malignos, algunas de sus variantes y sus lesiones precursoras. También en el controvertido papel de la biopsia hepática para su diagnóstico. Ver más…![]()
 La siguiente recopilación muestra artículos de autores cubanos relacionados co experiencias en pacientes con carcinoma hepatocelular, aparecidos en nuestras revistas médicas nacionales:
La siguiente recopilación muestra artículos de autores cubanos relacionados co experiencias en pacientes con carcinoma hepatocelular, aparecidos en nuestras revistas médicas nacionales: Diagnóstico y tratamiento del carcinoma hepatocelular
Diagnóstico y tratamiento del carcinoma hepatocelular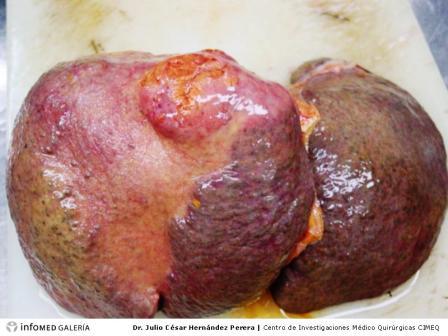 Particularidades del carcinoma hepatocelular en los pacientes con cirrosis hepática.
Particularidades del carcinoma hepatocelular en los pacientes con cirrosis hepática. 









Los lectores comentan