Investigadores de la Universidad del País Vasco constatan que esta prueba no se halla afectada por la toma de aspirina, el clopidogrel o anticoagulantes orales como el acenocumarol (Sintrom).
Estudios realizados por el profesor de la UPV/EHU Luis Bujanda, en colaboración con Isabel Portillo, coordinadora del cribado de cáncer de colon en el País Vasco, han demostrado la eficacia del test de sangre oculta en heces en la detección del cáncer de colon. Según recuerda un comunicado de la universidad pública vasca, el cáncer de colon es el tumor más frecuente con casi 1.800 casos nuevos al año en el País Vasco, siendo su incidencia mayor en hombres que en mujeres. Alrededor de 800 personas mueren cada año por esta enfermedad.
La edad media al diagnóstico es de 67 años. Por ello, prosigue la nota, «es tan importante el programa de cribado para las personas a partir de los 50 años». El test de sangre oculta en las heces inmunológico es la prueba utilizada en el cribado para detectar cáncer de colon en los individuos entre los 50 y 69 años en el País Vasco. Esta prueba, «sencilla y barata», permite seleccionar individuos a los que es recomendable realizar una colonoscopia con el objetivo de detectar pólipos o cáncer de colon en fases iniciales.
Bujanda y Portillo han comprobado cómo el test de sangre oculta en las heces no se halla afectado por la toma de aspirina, otros antiagregantes como el clopidogrel o por anticoagulantes orales como el acenocumarol (Sintrom). Estos datos han sido publicados en las revistas Mayo Clinic Proccedings y British Journal of Cancer.
Asimismo, han constatado que esta prueba es igual de eficaz que la colonoscopia en familiares de primer grado (padre, hermano e hijo) de pacientes que han tenido cáncer de colon con una edad superior a los 60 años.»En estos casos, se recomienda realizar la prueba de sangre oculta en las heces a partir de los 40 años cada 2 años», afirma este investigador del Instituto Biodonostia.
Fuente: Jano Online
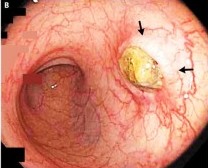 Review article: the pathogenesis and management of acute colonic diverticulitis.
Review article: the pathogenesis and management of acute colonic diverticulitis.









Los lectores comentan