Un análisis publicado en el ‘BMJ’ criba tres estudios sobre AP, cáncer colorrectal y de pulmón. En los dos primeros, la tasa de error supera el 20%.
Un equipo liderado por Hardeep Singh, del Centro de Innovación en Calidad, Efectividad y Seguridad del Centro de Veteranos de Houston, en Estados Unidos, ha concluido que, cada año, al menos uno de cada veinte pacientes que acude a consultas externas sufre un error de diagnóstico.
La estimación, que se publican en el último número de BMJ Quality and Safety, se ha obtenido a partir de la revisión de casos en tres estudios: uno, realizado sobre algo más de 81.000 pacientes en atención primaria, y otros dos relativos a cáncer colorrectal (con 291.000 enfermos) y cáncer de pulmón (con casi 600 casos).
Los resultados muestran que en una selección de 674 consultas en primaria se evidenciaron 141 errores, una tasa del 20,9 por ciento. En cáncer colorrectal la tasa es mucho menor, del 0,009 por ciento; pero en cáncer de pulmón, errores como no tomar medidas diagnósticas adicionales en los siete días siguientes a una placa anormal ocurre en el 21,64 por ciento de los casos.
La tasa combinada de errores, según explican Singh y su equipo, es «del 5,08 por ciento, es decir, 12 millones de adultos al año en Estados Unidos. A partir de nuestros propios estudios previos, calculamos que la mitad de los errores tienen el potencial de producir un daño grave».
Los autores se centraron en estos tres estudios porque «utilizan una misma definición de error de diagnóstico y lo confirman a través de la revisión de la historia» y porque permiten combinar una visión de primaria y especializada. Además, «el retraso en el diagnóstico del cáncer es uno de los errores con consecuencias más graves y con mayor coste asociado», pese a que su incidencia -como en el cáncer colorrectal- no siempre sea grande.
Errores en España
En España, el Estudio sobre la Seguridad de los Pacientes en Atención Primaria de Salud (Apeas), publicado en 2006, detectó que la prevalencia de eventos adversos es del 18,63 por ciento, que afectaron al 10,11 por ciento de los pacientes. El 54,7 por ciento de los incidentes se consideraron leves, el 38, moderados, y el 7,3, graves. El 13,1 por ciento fueron errores de diagnóstico.
Fuente: Diario Médico.
 La resistencia a los antibióticos es alta en la región de América Latina, según los resultados del estudio
La resistencia a los antibióticos es alta en la región de América Latina, según los resultados del estudio 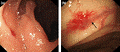 Las lesiones angiodisplásicas se definen como comunicaciones anormalmente dilatadas entre venas y capilares. Se identifican con relativa frecuencia en los estudios endoscópicos. En el artículo
Las lesiones angiodisplásicas se definen como comunicaciones anormalmente dilatadas entre venas y capilares. Se identifican con relativa frecuencia en los estudios endoscópicos. En el artículo 









Los lectores comentan