Las Unidades de Terapia Intensiva (UTI) saturadas y los equipos de salud trabajando al límite del agotamiento físico y mental. Este escenario de caos hospitalario que impuso la pandemia de COVID-19 generó en Brasil las condiciones ideales para la emergencia de la especie Candida auris, un microorganismo que se granjeó el mote de “superhongo”, debido a la rapidez con que desarrolla resistencia contra los principales medicamentos que se aplican para combatirlo.
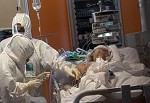 Los dos primeros casos confirmados en el mes de diciembre, en un hospital de la ciudad de Salvador, la capital del estado de Bahía, aparecen descritos en el Journal of Fungi, en un artículo de un grupo de investigadores encabezados por Arnaldo Colombo, quien coordina el Laboratorio Especial de Micología de la Universidad Federal de São Paulo (Unifesp). Este trabajo cuenta con el apoyo de la FAPESP.
Los dos primeros casos confirmados en el mes de diciembre, en un hospital de la ciudad de Salvador, la capital del estado de Bahía, aparecen descritos en el Journal of Fungi, en un artículo de un grupo de investigadores encabezados por Arnaldo Colombo, quien coordina el Laboratorio Especial de Micología de la Universidad Federal de São Paulo (Unifesp). Este trabajo cuenta con el apoyo de la FAPESP.
“Ya se han registrado otros nueve casos en el mismo hospital, entre colonizados [cuando el hongo está presente en el organismo sin causar daños] e infectados. Si bien aún no hay registros de este agente en otros centros de Brasil, existen motivos de preocupación: estamos monitoreando las características evolutivas de aislados de C. auris de pacientes internados en el referido hospital bahiano y notamos que hay muestras que exhiben una menor sensibilidad al fluconazol y a las equinocandinas, estas últimas pertenecientes al principal tipo de fármacos que se aplican en el tratamiento de la candidiasis invasiva”, revela Colombo.
Tal como lo explica el investigador, los hongos del género Candida (con excepción de C. auris) forman parte de la microbiota intestinal humana y suelen causar problemas solamente cuando existe un desequilibrio en el organismo. El más común de ellos es el surgimiento de infecciones superficiales en la mucosa de la vagina (candidiasis) o de la boca (muguet o sapito), generalmente asociadas con la especie C. albicans.
Con todo, en algunos casos, el hongo invade el torrente sanguíneo y desencadena un cuadro de infección sistémica –conocido como candidemia– similar al de la sepsis bacteriana. La invasión del torrente sanguíneo y la respuesta exagerada del sistema inmunitario contra el patógeno pueden provocar lesiones en diversos órganos e incluso puede llevar a la muerte. Las evidencias científicas apuntan que, cuando la candidemia se produce en pacientes infectados con C. auris, hasta un 60 % no sobrevive.
“Esta especie se vuelve rápidamente resistente a múltiples fármacos, y es poco sensible a los productos desinfectantes utilizados en los centros médicos. De esta forma, logra perdurar en el ambiente hospitalario, donde coloniza a los profesionales de la salud y, posteriormente, a los pacientes críticos que requieren internaciones prolongadas, a ejemplo de los portadores de formas graves del COVID-19”, dice Colombo.
Diversos factores hacen que los pacientes infectados con el SARS-CoV-2 se erijan como los blancos ideales para la especie C. auris, entre ellos las referidas internaciones prolongadas, el uso de sondas vesicales y catéteres para el acceso venoso central (una puerta de entrada al torrente sanguíneo), los corticoides (que suprimen la respuesta inmune) y los antibióticos (que desequilibran la microbiota intestinal).
“El propio virus puede causar lesiones en la mucosa intestinal de pacientes con las formas graves del COVID-19 [facilitando el acceso de patógenos al torrente sanguíneo], y predisponer a los pacientes a la candidemia”, afirma Colombo.
El investigador destaca que diversos países están informando acerca de la emergencia de C. auris en el marco de la pandemia de COVID-19, y advierte al respecto de la necesidad de intensificar las acciones de control de las infecciones hospitalarias en todo Brasil, como así también de promover el uso racional de los medicamentos antimicrobianos en las unidades de terapia intensiva. Desde el comienzo de esta pandemia, se han prescrito antibióticos tales como la azitromicina, en la gran mayoría de los casos sin ninguna necesidad.
Vea más en: Servicio de Noticias Al Día – 5 julio 2021











Haga un comentario